Pelvik taban disfonksiyonu, modern tıbbın en karmaşık ve çok yönlü sağlık sorunlarından biridir. Bu rahatsızlık, yaşam kalitesini ciddi şekilde etkileyebilen, ancak genellikle göz ardı edilen veya yanlış teşhis edilen bir durumdur. Pelvik taban, vücudumuzun en önemli yapısal ve fonksiyonel birimlerinden biri olmasına rağmen, çoğu zaman ancak bir problem ortaya çıktığında dikkat çeker.
Bu makalede, pelvik taban disfonksiyonunun derinliklerine inecek, teşhis yöntemlerini inceleyecek, mevcut tedavi seçeneklerini değerlendirecek ve etkili egzersiz programlarını detaylı bir şekilde ele alacağız. Amacımız, hem sağlık profesyonellerine hem de bu rahatsızlıkla mücadele eden bireylere kapsamlı ve güncel bir kaynak sunmaktır.
Pelvik taban anatomisi ve fizyolojisi
Pelvik tabanın yapısal ozellikleri
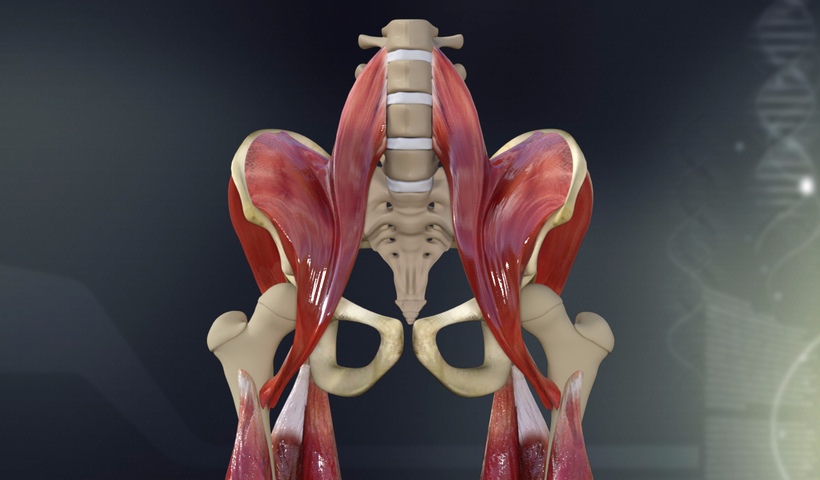
Pelvik taban, karın boşluğunun alt kısmını kaplayan, karmaşık bir kas ve bağ dokusu ağından oluşur. Bu yapı, bir hamak gibi pelvik organları destekler ve içerir. Pelvik taban, temelde üç tabakadan oluşur:
- Endopelvik Fasya: En üst tabakadır ve pelvik organları sarar.
- Levator Ani Kompleksi: Orta tabakadır ve pelvik tabanın ana kas grubunu oluşturur.
- Ürogenital Diyafram: En alt tabakadır ve perine bölgesini oluşturur.
Levator ani kompleksi, pubokoksigeus, iliokoksigeus ve iskiyokoksigeus kaslarından oluşur. Bu kaslar, pelvik organların desteği ve kontinansın sağlanması açısından kritik öneme sahiptir.
Pelvik tabanın fonksiyonları
Pelvik taban, vücudumuzda çok önemli birkaç görevi yerine getirir:
- Destek Fonksiyonu: Pelvik organları (mesane, uterus, rektum) yerinde tutar ve karın içi basınca karşı direnç gösterir.
- Sfinkter Fonksiyonu: İdrar ve dışkı kontinansının sağlanmasında rol oynar.
- Cinsel Fonksiyon: Cinsel ilişki sırasında önemli rol oynar ve orgazm mekanizmasına katkıda bulunur.
- Doğum Fonksiyonu: Doğum sırasında bebeğin geçişine izin verecek şekilde esner ve sonrasında toparlanır.
- Lenfatik ve Vasküler Dolaşım: Pelvik bölgedeki kan ve lenf dolaşımını destekler.
Pelvik taban disfonksiyonu: tanım ve sınıflandırma
Pelvik taban disfonksiyonu, pelvik taban kasları ve bağ dokusunun normal işlevlerini yerine getirememesi durumudur. Bu durum, çeşitli semptomlar ve klinik tablolarla karşımıza çıkabilir.
Pelvik taban disfonksiyonunun sınıflandırılması
Pelvik taban disfonksiyonu, genellikle aşağıdaki kategorilere ayrılır:
- Pelvik Organ Prolapsusu: Pelvik organların normal anatomik pozisyonlarından aşağı doğru sarkması durumudur. Alt tipleri şunlardır:
- Sistosel (mesane sarkması)
- Rektosel (rektum sarkması)
- Uterin prolapsus (rahim sarkması)
- Vajinal kubbe prolapsusu (histerektomi sonrası)
- Üriner Disfonksiyon:
- Stres üriner inkontinans
- Urge inkontinans
- Mikst tip inkontinans
- Aşırı aktif mesane sendromu
- Anal Disfonksiyon:
- Fekal inkontinans
- Konstipasyon
- Obstrüktif defekasyon sendromu
- Seksüel Disfonksiyon:
- Disparoni (cinsel ilişki sırasında ağrı)
- Vajinismus
- Anorgazmi
- Kronik Pelvik Ağrı Sendromu
Bu sınıflandırma, pelvik taban disfonksiyonunun ne kadar geniş bir yelpazede semptomlar ve klinik tablolar oluşturabileceğini göstermektedir. Birçok hasta, bu kategorilerden birden fazlasına ait semptomlar yaşayabilir.
Risk faktörleri ve etiyoloji
Pelvik taban disfonksiyonunun gelişiminde rol oynayan birçok risk faktörü vardır. Bunların anlaşılması, hem önleme stratejilerinin geliştirilmesi hem de tedavi yaklaşımlarının belirlenmesi açısından önemlidir.
Değiştirilebilir risk faktörleri
- Obezite: Aşırı kilo, pelvik tabana sürekli bir baskı uygular ve disfonksiyon riskini artırır.
- Sigara Kullanımı: Kronik öksürük ve bağ dokusu zayıflığına neden olarak riski artırır.
- Kronik Konstipasyon: Sürekli ıkınma, pelvik taban kaslarını zayıflatabilir.
- Ağır Kaldırma: Düzenli olarak ağır yük kaldırmak, pelvik tabana aşırı yük bindirir.
- Yetersiz Sıvı Alımı: İdrar konsantrasyonunu artırarak mesane irritasyonuna neden olabilir.
Değiştirilemez risk faktörleri
- Yaş: İlerleyen yaşla birlikte pelvik taban kas gücü ve esnekliği azalır.
- Cinsiyet: Kadınlar, anatomik yapıları ve doğum gibi faktörler nedeniyle daha yüksek risk altındadır.
- Gebelik ve Doğum: Özellikle vajinal doğumlar, pelvik taban yapılarında hasara neden olabilir.
- Menopoz: Östrojen seviyesindeki düşüş, pelvik taban dokularını zayıflatabilir.
- Genetik Faktörler: Bağ dokusu kalitesi genetik olarak belirlenebilir.
Diğer etiyolojik faktörler
- Nörolojik Hastalıklar: Multiple skleroz, Parkinson hastalığı gibi durumlar pelvik taban kontrolünü etkileyebilir.
- Pelvik Cerrahi: Histerektomi gibi ameliyatlar, pelvik taban yapısını değiştirebilir.
- Radyoterapi: Pelvik bölgeye uygulanan radyoterapi, doku hasarına neden olabilir.
- Kronik Öksürük: KOAH gibi hastalıklar, sürekli karın içi basınç artışına neden olur.
- Yüksek Etkili Sporlar: Uzun süreli koşu veya atlama içeren sporlar, pelvik tabana zarar verebilir.
Teşhis yöntemleri
Pelvik taban disfonksiyonunun doğru teşhisi, etkili bir tedavi planı oluşturmanın temelidir. Teşhis süreci genellikle aşamalı bir yaklaşım gerektirir ve çeşitli yöntemleri içerir.
Klinik değerlendirme
- Detaylı Öykü Alma:
- Semptomların başlangıcı, süresi ve şiddeti
- Obstetrik ve jinekolojik geçmiş
- Cerrahi öyküsü
- İlaç kullanımı
- Yaşam tarzı faktörleri (diyet, egzersiz alışkanlıkları)
- Fizik Muayene:
- Genel pelvik muayene
- Pelvik organ prolapsusu değerlendirmesi (POP-Q sistemi)
- Pelvik taban kas gücü değerlendirmesi (dijital muayene, perineometre)
- Nörolojik muayene
Görüntüleme yöntemleri
- Ultrasonografi:
- Transperineal ultrason
- Endoanal ultrason
- 3D/4D pelvik taban ultrasonu
- Manyetik Rezonans Görüntüleme (MRG):
- Dinamik pelvik MRG
- MR defekografi
- Radyografik Değerlendirme:
- Sistografi
- Defekografi
Fonksiyonel testler
- Ürodinamik Çalışmalar:
- Üroflowmetri
- Sistometri
- Basınç-akım çalışması
- Anorektal Manometri: Anal sfinkter fonksiyonunu değerlendirir.
- Elektromiyografi (EMG): Pelvik taban kas aktivitesini ölçer.
Laboratuvar testleri
- İdrar Tahlili ve Kültürü: Üriner sistem enfeksiyonlarını dışlamak için
- Hormonal Testler: Özellikle postmenopozal kadınlarda
- Biyokimyasal Testler: Genel sağlık durumunu değerlendirmek için
Özelleştirilmiş değerlendirme araçları
- Yaşam Kalitesi Anketleri:
- Pelvic Floor Distress Inventory (PFDI-20)
- Pelvic Floor Impact Questionnaire (PFIQ-7)
- Semptom Şiddet Ölçekleri:
- International Consultation on Incontinence Questionnaire (ICIQ)
- Fecal Incontinence Severity Index (FISI)
Bu kapsamlı teşhis yaklaşımı, pelvik taban disfonksiyonunun doğru tanımlanmasını ve uygun tedavi stratejisinin belirlenmesini sağlar. Her hasta için bireyselleştirilmiş bir değerlendirme planı oluşturulması önemlidir, çünkü semptomlar ve altta yatan nedenler kişiden kişiye büyük farklılıklar gösterebilir.
Tedavi yaklaşımları
Pelvik taban disfonksiyonunun tedavisi, hastanın semptomlarına, disfonksiyonun tipine ve şiddetine bağlı olarak bireyselleştirilmelidir. Tedavi yaklaşımları genellikle konservatif yöntemlerden başlayarak daha invaziv seçeneklere doğru ilerler.
Konservatif tedavi yöntemleri
- Yaşam Tarzı Değişiklikleri:
- Kilo verme
- Sigarayı bırakma
- Sıvı alımının düzenlenmesi
- Kafein tüketiminin azaltılması
- Konstipasyonun önlenmesi
- Pelvik Taban Kas Egzersizleri (Kegel Egzersizleri):
- Doğru teknikle yapılan düzenli egzersizler
- Biofeedback destekli egzersiz programları
- Fizyoterapi:
- Manuel terapi teknikleri
- Elektrostimülasyon
- Manyetik stimülasyon
- Davranışsal Terapiler:
- Mesane eğitimi
- Programlı işeme
- Defekasyon dinamiklerinin düzenlenmesi
- Vajinal Pesserler:
- Prolapsus ve inkontinans için mekanik destek sağlar
Farmakolojik tedaviler
- Antimuskarinik İlaçlar: Aşırı aktif mesane tedavisinde kullanılır (örn. Oxybutynin, Tolterodine)
- Beta-3 Agonistler: Aşırı aktif mesane için yeni nesil ilaçlar (örn. Mirabegron)
- Topikal Östrojen: Vajinal atrofi ve tekrarlayan üriner sistem enfeksiyonları için
- Duloxetine: Stres üriner inkontinans tedavisinde kullanılabilir
- Laksatifler ve Fiber Takviyeleri: Konstipasyon yönetimi için
Minimal invaziv tedaviler
- Botulinum Toksin Enjeksiyonları: Aşırı aktif mesane veya anal sfinkter disfonksiyonu tedavisinde
- Bulking Ajanları: Stres üriner inkontinans tedavisinde üretral enjeksiyonlar
- Posterior Tibial Sinir Stimülasyonu: Aşırı aktif mesane ve fekal inkontinans tedavisinde
- Sakral Nöromodülasyon: Çeşitli pelvik taban disfonksiyonları için
Cerrahi tedaviler
- Stres Üriner İnkontinans Cerrahisi:
- Midüretral sling operasyonları (TVT, TOT)
- Burch kolposüspansiyonu
- Artifisyel üriner sfinkter implantasyonu
- Pelvik Organ Prolapsusu Cerrahisi:
- Vajinal yaklaşımlar (ön ve arka kolporafi, apikal onarımlar)
- Abdominal yaklaşımlar (sakrokolpopeksi, rektosel onarımı)
- Laparoskopik ve robotik yöntemler
- Fekal İnkontinans Cerrahisi:
- Sfinkteroplasti
- Sakral sinir stimülasyonu
- Artifisyel anal sfinkter implantasyonu
- Rektosel Onarımı:
- Transanal yaklaşım
- Transvajinal yaklaşım
- Abdominal yaklaşım
- Histerektomi: Uterin prolapsus tedavisinde gerekli olabilir
Cerrahi tedaviler, genellikle konservatif yöntemlerin başarısız olduğu veya ileri derecede disfonksiyon durumlarında tercih edilir. Her cerrahi prosedürün kendine özgü riskleri ve potansiyel komplikasyonları vardır, bu nedenle hasta seçimi ve bilgilendirilmiş onam süreçleri büyük önem taşır.
Egzersiz programları
Pelvik taban egzersizleri, pelvik taban disfonksiyonunun hem önlenmesinde hem de tedavisinde kritik bir rol oynar. Doğru teknikle ve düzenli olarak yapılan egzersizler, pelvik taban kas gücünü ve fonksiyonunu önemli ölçüde iyileştirebilir.
Kegel egzersizleri
Kegel egzersizleri, pelvik taban kas eğitiminin temelidir. Bu egzersizler, doğru şekilde yapıldığında, idrar ve dışkı kontinansını iyileştirebilir, prolapsus semptomlarını hafifletebilir ve cinsel fonksiyonu artırabilir.
Kegel egzersizi nasıl yapılır?
- Doğru Kasları Tanımlama:
- İdrar yaparken akışı durdurmaya çalışın (sadece tanımlama için, düzenli olarak yapılmamalı)
- Vajina ve anüsü sıkıştırma hissine odaklanın
- Egzersiz Tekniği:
- Pelvik taban kaslarını 5 saniye boyunca sıkın
- 5 saniye boyunca gevşetin
- Bu döngüyü 10 kez tekrarlayın
- Egzersiz Programı:
- Günde 3 set yapın
- Kademeli olarak sıkma süresini 10 saniyeye çıkarın
- Haftada en az 3-4 gün, ideali her gün egzersiz yapın
- İlerleme:
- Farklı pozisyonlarda egzersiz yapın (yatarken, otururken, ayakta)
- Günlük aktiviteler sırasında kasları sıkma alışkanlığı geliştirin
İleri düzey pelvik taban egzersizleri
- Hızlı Sıkma Egzersizleri:
- Pelvik taban kaslarını hızlıca sıkıp bırakın
- 10 tekrar yapın, günde 3 set uygulayın
- Merdiven Egzersizi:
- Pelvik taban kaslarını kademeli olarak sıkın (hafif, orta, maksimum)
- Her seviyede 3 saniye tutun, sonra kademeli olarak gevşetin
- 5 tekrar yapın, günde 2 set uygulayın
- Asansör Egzersizi:
- Pelvik tabanı kademeli olarak yukarı çektiğinizi hayal edin (1. kat, 2. kat, 3. kat)
- Her «katta» 3 saniye bekleyin, sonra yavaşça «zemin kata» inin
- 5 tekrar yapın, günde 2 set uygulayın
- Köprü Egzersizi:
- Sırt üstü yatın, dizler bükülü, ayaklar yerde
- Kalçalarınızı yerden kaldırırken pelvik taban kaslarını sıkın
- 5 saniye tutun, sonra yavaşça indirin
- 10 tekrar yapın, günde 2 set uygulayın
Biofeedback destekli egzersizler
Biofeedback, pelvik taban kaslarının doğru şekilde kasılıp gevşetildiğini görsel veya işitsel sinyallerle gösteren bir tekniktir. Bu yöntem, özellikle doğru kas aktivasyonunu öğrenmekte zorlanan hastalar için faydalıdır.
- Vajinal Problar: Pelvik taban kas aktivitesini ölçer ve görsel geri bildirim sağlar
- Yüzeyel EMG: Kas aktivitesini elektriksel olarak ölçer
- Basınç Sensörleri: Vajinal veya rektal basıncı ölçerek kas gücünü değerlendirir
Biofeedback cihazları, ev kullanımı için de mevcuttur ve düzenli kullanımda pelvik taban egzersizlerinin etkinliğini artırabilir.
Fonksiyonel egzersizler
Pelvik taban kaslarını günlük aktivitelerle entegre etmek, uzun vadeli başarı için önemlidir.
- Öksürük ve Hapşırık Kontrolü: Bu aktiviteler sırasında pelvik taban kaslarını önceden sıkma
- Ağırlık Kaldırma Tekniği: Ağır bir şey kaldırırken nefes verme ve pelvik tabanı sıkma
- Merdiven Çıkma: Her basamakta pelvik taban kaslarını hafifçe sıkma
- Oturma-Kalkma: Sandalyeden kalkarken pelvik taban kaslarını aktive etme
Yoga ve pilates
Yoga ve Pilates, pelvik taban sağlığını destekleyen bütünsel yaklaşımlardır. Bu disiplinler, core (merkez) güçlendirme, postür iyileştirme ve nefes kontrolü gibi pelvik taban sağlığını destekleyen unsurları içerir.
- Yoga Pozları:
- Malasana (çömelme pozu)
- Utkatasana (sandalye pozu)
- Marjaryasana-Bitilasana (kedi-inek pozu)
- Pilates Egzersizleri:
- Pelvic clock
- The Hundred
- Leg circles
Bu egzersizler yapılırken pelvik taban aktivasyonuna odaklanmak önemlidir. Nefes kontrolü ve doğru postür, egzersizlerin etkinliğini artırır.
Tedavi sonrası izlem ve bakım
Pelvik taban disfonksiyonu tedavisi, genellikle uzun süreli bir süreçtir ve düzenli izlem gerektirir. Tedavi sonrası bakım, elde edilen iyileşmenin sürdürülmesi ve olası komplikasyonların önlenmesi açısından kritik öneme sahiptir.
Düzenli kontroller
- Fizik Muayene: 3-6 aylık aralıklarla pelvik muayene
- Semptom Değerlendirmesi: Standardize anketler kullanılarak semptom şiddetinin takibi
- Yaşam Kalitesi Değerlendirmesi: Tedavinin genel yaşam kalitesi üzerindeki etkisinin ölçülmesi
- Fonksiyonel Testler: Gerektiğinde ürodinamik çalışmalar veya anorektal manometri tekrarı
Egzersiz programının sürdürülmesi
- Ev Programı: Hastaya özel hazırlanmış egzersiz programının düzenli olarak uygulanması
- Motivasyon Desteği: Egzersizlerin sürdürülmesi için düzenli hatırlatmalar ve teşvik
- İlerleme Takibi: Egzersiz günlüğü tutulması ve kas gücündeki ilerlemelerin kaydedilmesi
Yaşam tarzı değişikliklerinin sürdürülmesi
- Kilo Kontrolü: İdeal kilonun korunması için beslenme ve egzersiz danışmanlığı
- Sigara ve Alkol: Kullanımın minimize edilmesi veya tamamen bırakılması
- Sıvı Alımı: Dengeli sıvı alımının sürdürülmesi
- Bağırsak Alışkanlıkları: Düzenli bağırsak hareketlerinin sağlanması
Komplikasyonların yönetimi
- Enfeksiyon Takibi: Özellikle cerrahi sonrası dönemde üriner sistem enfeksiyonlarının izlenmesi
- Ağrı Yönetimi: Kronik pelvik ağrı gelişimi açısından takip ve gerekli müdahaleler
- Cinsel Fonksiyon Değerlendirmesi: Disparoni veya diğer cinsel problemlerin yönetimi
Hasta eğitimi ve destek
- Bilgilendirme Materyalleri: Hastalık ve tedavi süreci hakkında yazılı ve görsel materyaller
- Destek Grupları: Benzer sorunları yaşayan hastalarla deneyim paylaşımı
- Psikolojik Destek: Gerektiğinde psikolojik danışmanlık hizmetlerine yönlendirme
Sonuç ve gelecek perspektifleri
Pelvik taban disfonksiyonu, modern tıbbın karşılaştığı en karmaşık ve çok yönlü sağlık sorunlarından biridir. Bu makalede ele aldığımız gibi, teşhisten tedaviye ve sonrası bakıma kadar uzanan süreç, multidisipliner bir yaklaşım ve bireye özel stratejiler gerektirir.
Gelecekte, pelvik taban disfonksiyonunun yönetiminde bazı önemli gelişmeler beklenmektedir:
- Gelişmiş Görüntüleme Teknikleri: 3D/4D ultrason ve fonksiyonel MRG gibi teknolojiler, daha hassas tanı ve tedavi planlaması sağlayacaktır.
- Rejeneratif Tıp Uygulamaları: Kök hücre tedavileri ve doku mühendisliği, pelvik taban dokularının onarımında yeni olanaklar sunabilir.
- Akıllı İmplantlar: Pelvik organ prolapsus ve inkontinans tedavisinde kullanılan implantların, vücut koşullarına dinamik olarak uyum sağlayan versiyonları geliştirilebilir.
- Yapay Zeka ve Büyük Veri: Kişiselleştirilmiş risk değerlendirmesi ve tedavi optimizasyonu için AI destekli sistemler kullanılabilir.
- Minimal İnvaziv Cerrahi Teknikleri: Robotik cerrahi ve gelişmiş laparoskopik yöntemler, daha hassas ve daha az travmatik cerrahi müdahalelere olanak tanıyacaktır.
- Biyogeribildirim Teknolojilerinde İlerleme: Sanal gerçeklik ve artırılmış gerçeklik uygulamaları, pelvik taban egzersizlerinin etkinliğini artırabilir.
- Farmakogenetik: Kişiye özel ilaç tedavilerinin geliştirilmesi, farmakolojik tedavilerin etkinliğini artırabilir ve yan etkileri azaltabilir.
Sonuç olarak, pelvik taban disfonksiyonu alanındaki araştırmalar ve klinik uygulamalar hızla ilerlemektedir. Bu gelişmeler ışığında, gelecekte hastaların yaşam kalitesini daha da iyileştirecek, daha etkili ve kişiselleştirilmiş tedavi seçeneklerinin ortaya çıkması beklenmektedir. Bununla birlikte, pelvik taban sağlığı konusunda toplumsal farkındalığın artırılması ve koruyucu sağlık hizmetlerine verilen önemin artması, bu rahatsızlıkların önlenmesi ve erken teşhisi açısından kritik öneme sahiptir.